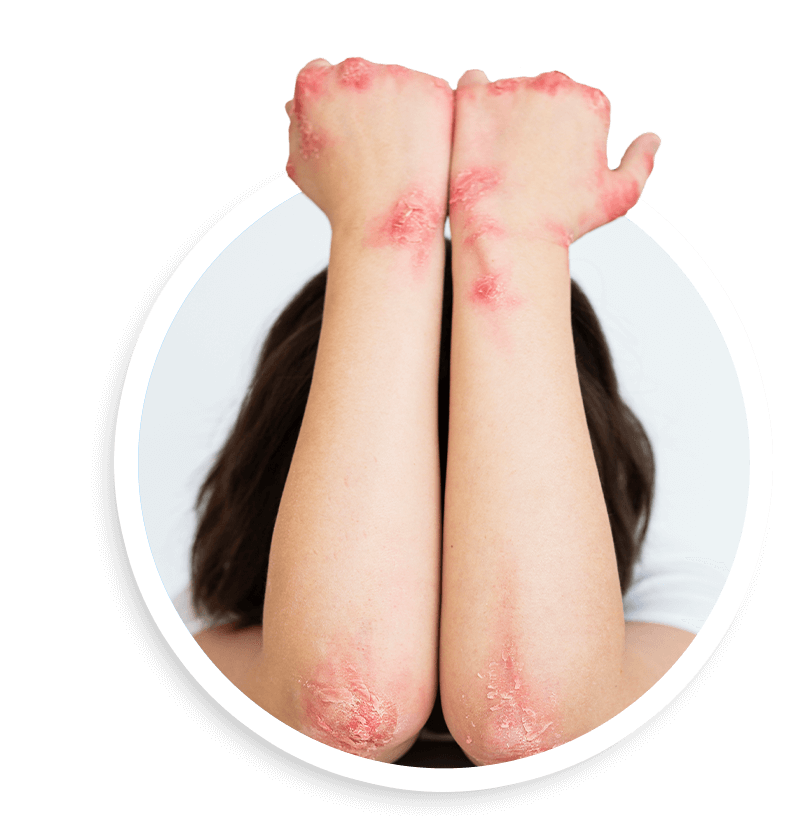
Экзема очень распространенное заболевание в дерматологии: оно составляет 30–40% от всех кожных болезней, встречается как у взрослых, так и у детей [6].
На самом деле термин «экзема» весьма обширен и объединяет целую группу воспалительных поражений кожи – так называемых экзематозных дерматитов. Проявляются они в виде полиморфной (многообразной) сыпи и кожного зуда. Лечение заболевания зависит от его формы, стадии, распространенности поражения кожи, степени выраженности зуда.
На Западе к разновидностям экземы часто относят атопический дерматит (его часто называют атопической экземой) – воспалительное заболевание кожи, которое чаще всего развивается у детей, живущих в крупных городах, и может рецидивировать в старшем возрасте. Его распространенность в последние годы растет: по некоторым данным [5], 20% детей и 10% взрослых. В большинстве случаев первые симптомы появляются в возрасте младше 5 лет. Проявления атопического дерматита и экземы сильно похожи.
Причины
Экзема – мультифакториальное заболевание. За его развитие ответственных как эндогенные факторы (процессы, происходящие внутри организма), так и экзогенные (воздействия извне):
- Генетическая предрасположенность связана с особенностями работы генов, которые влияют на функции иммунной, нервной, эндокринной системы. Но экзему нельзя назвать «чисто» генетическим заболеванием. Во-первых, наследование носит полигенный характер, то есть за него отвечают разные гены, а не какой-то один определенный. Во-вторых, определенные варианты генов лишь повышают предрасположенность к развитию заболевания. Разовьется ли оно в итоге – это во многом зависит и от других факторов. Если один из родителей страдает экземой, то вероятность ее развития у ребенка составляет 40%, а если оба родителя – 50–60% [4].
- Стрессовые ситуации. Например, экзема у детей нередко развивается из-за повышенных психоэмоциональных нагрузок после поступления в школу.
- Поражение периферических нервов в результате травм, заболеваний.
- Нарушения в работе центральной нервной системы. Часто причиной становится разбалансировка в работе симпатического и парасимпатического отделов ЦНС, причем преобладает активность парасимпатического.
- Изменения в гормональном фоне. Известно, что при экземе повышены уровни кортизола («гормон стресса»), адренокортикотропного гормона, трийодтиронина, тиреотропного гормона.
- Чрезмерная активность иммунной системы. Фактически экзема относится к реакциям гиперчувствительности замедленного типа. Основную роль в ней играют T-лимфоциты, на поверхности которых находятся рецепторы к определенным антигенам. Активируясь, они вырабатывают воспалительные молекулы – цитокины: интерферон-гамма, фактор некроза опухоли альфа, интерлейкины 1 и 2. За счет этого в коже развивается воспаление.
- Особенности реакции организма на свободные радикалы (активные формы кислорода). У людей с наследственной предрасположенностью активно вырабатывается гистамин и другие вещества, активирующие аллергические реакции.
- Патологии кишечника, печени и желчевыводящих путей играют особенно важную роль в детском возрасте. Развитию экземы способствуют ферментопатии (когда отсутствуют различные ферменты или снижена их активность), дискинезии, нарушения переваривания и всасывания пищи.
- Незрелость пищеварительной системы у маленьких детей. У них кишечный барьер обладает высокой проницаемостью, и за счет этого в кровь попадают не до конца расщепленные соединения, в том числе белки.
- Внешние факторы: инфекции, вызванные бактериями и грибками, хронические очаги инфекции в организме, воздействия различных веществ, прием некоторых лекарственных препаратов.
Классификация
Единой общепринятой классификации экземы не существует. Среди российских врачей ее принято делить на несколько форм, в зависимости от клинических проявлений.
Истинная (идиопатическая) экзема. В остром периоде заболевания на коже появляются пузырьки, покраснение, эрозии с мокнутием, могут возникать расчесы и ссадины. Ребенка беспокоит зуд, но обычно не очень сильный. Контуры очагов нечеткие, и они располагаются симметрично. Участки пораженной и здоровой кожи чередуются: такая картина называется «архипелагом островов». По мере хронизации процесса появляется инфильтрация кожи, она утолщается, становится более грубой, покрывается трещинами.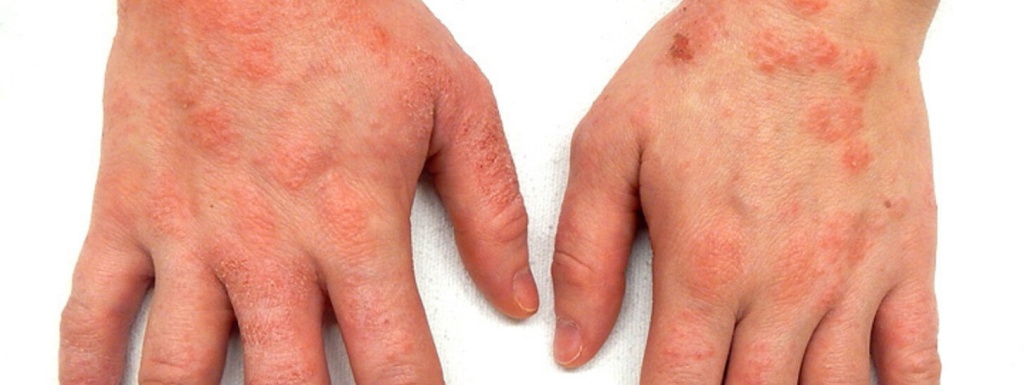
Дисгидротическая экзема считается разновидностью истинной. При этой форме заболевания на ладонях, стопах и боковых поверхностях пальцев появляются пузырьки размерами примерно с булавочную головку. Они находятся глубоко в коже и внешне напоминают вареные рисины. После того как пузырьки вскрываются, на коже остаются эрозии, которые затем покрываются корочками, трещинами. Кожа в этих местах шелушится.
Пруригинозная экзема проявляется в виде высыпаний, представленных узелками и пузырьками. Они находятся на лице, разгибательных поверхностях локтевых, коленных суставов и предплечий, в области половых органов. Эти пузырьки не вскрываются, корочки в этих местах не образуются. Когда заболевание переходит в хроническую стадию, кожа становится инфильтрированной, на ней появляются ссадины и расчесы.
Тилотическая (роговая) экзема характеризуется усиленным ороговением кожи в области ладоней и подошв. Могут появиться глубокие трещины. В области поражения беспокоят болезненные ощущения. Эта форма заболевания часто протекает хронически, и ее сложно лечить.
Микробная экзема. При данной форме заболевания очаги поражения имеют четкие очертания, их граница представлена отслаивающимся поверхностным слоем кожи – эпидермисом. В центре находится корочка, зачастую имеющая гнойный характер. Когда корочка отделяется, на ее месте остается «колодец» – эрозия с мокнутием. Беспокоит сильный зуд.
Нумулярная (монетовидная) экзема – разновидность микробной формы. Очаги поражения выглядят как бляшки, монеты. В этих местах скапливаются узелки и пузырьки, корочки, отмечается шелушение кожи. Бляшки чаще всего находятся на руках и ногах, реже на теле.
Околораневая (паратравматическая) экзема возникает в местах, где произошло поражение тканей. Например, в области переломов, рубцов, при неправильно наложенном гипсе, который натирает кожу.
Варикозная экзема более характерна для взрослых. Она возникает при варикозной болезни, как правило, на ногах.
Сикозиформная экзема также возникает у взрослых на фоне вульгарного сикоза – хронического гнойного воспалительного процесса в волосяных фолликулах. Поражение происходит там, где есть волосяной покров: в подмышечных впадинах, на лобке, у мужчин – над верхней губой и на подбородке.
Себорейная экзема развивается на волосистой части головы, чаще всего за ушами или позади ближе к шее. Очаги поражения не имеют четких границ, внешне представляют собой желто-розовые пятна, корки серо-грязного или желтого цвета, шелушение кожи. Беспокоит сильный зуд. Как правило, возникновению экземы предшествует жирная себорея.
Аллергическая экзема возникает в результате избыточной продукции гистамина в ответ на контакт с аллергеном. Ее делят на две формы: сухую и мокнущую. В первом случае кожа становится сухой, шелушится. Сухая экзема развивается после непосредственного контакта с раздражителем или каких-либо заболеваний. Симптомы мокнущей формы возникают после прямого контакта с раздражителем. На коже быстро появляется покраснение, отечность, мелкие узелки, после вскрытия которых остаются болезненные язвы.
В Международной классификации болезней 11 пересмотра (МКБ-11) можно встретить следующие формы заболевания:
- атопическая экзема (A80);
- астиотическая экзема (EA84);
- дерматит и экзема нижних конечностей (EA86);
- дерматит или экзема рук и ног (EA85);
- разнообразные экзематозные дерматозы (EA88).
Симптомы
Наиболее распространенные виды экземы у детей – истинная, себорейная и микробная. Первые симптомы возникают в возрасте 3–6 месяцев. Наиболее характерные проявления в детском возрасте:
- отечность;
- покраснение кожи;
- мокнутие;
- участки покраснения имеют блестящую поверхность;
- корки: особенно характерны молочные – так называемый молочный струп;
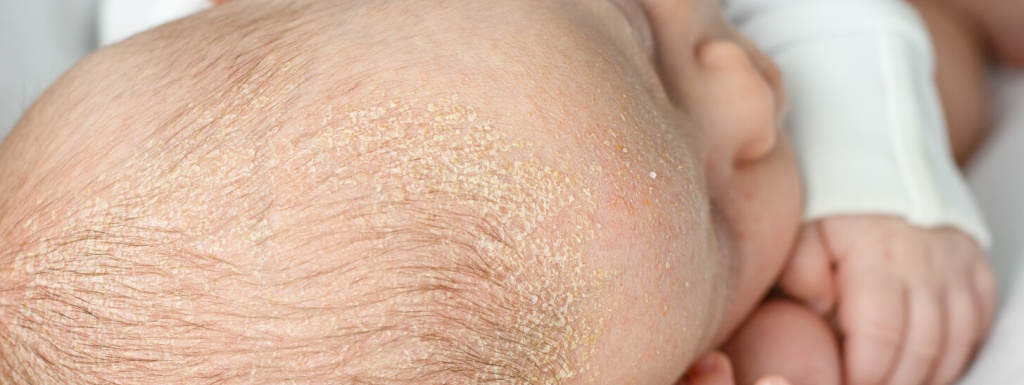
- кожа горячая на ощупь;
- зуд;
- бессонница;
- ребенок становится раздражительным, ведет себя беспокойно.
Заболевание протекает хронически, часто рецидивирует.
В классическом течении экземы выделяют три стадии:
-
Для острой стадии характерно появление на коже покраснения и отечности, пузырьков, эрозий с мокнутием («колодцев»), корочек. В более редких случаях появляются узелки, гнойнички.
-
Подострая стадия проявляется в виде покраснения кожи, ее утолщения и огрубения, шелушения, появления ссадин, расчесов.
-
В хронической стадии кожа становится инфильтрированной, ее рисунок усиливается. На месте стихшего воспалительного процесса кожа становится более бледной (гипопигментация) или темной (гиперпигментация).
Характерным постоянным симптомом экземы у детей является зуд. Он усиливается во время обострений. По мере того как одни элементы высыпаний постепенно трансформируются и исчезают, появляются новые – поэтому одновременно можно увидеть разные проявления.
Когда обращаться к врачу?
При появлении симптомов, перечисленных выше, нужно обратиться к врачу-дерматологу. Он назначит обследование, установит точный диагноз и расскажет, как правильно лечить заболевание.
Если у ребенка уже диагностирована экзема, и он проходит лечение, то поводом для внеочередного визита к доктору должны стать следующие ситуации:
- сохранение или повторное возникновение выраженных симптомов на фоне лечения;
- сохраняющиеся дискомфорт, зуд, боль, которые снижают активность и качество жизни ребенка, мешают ему спать;
- появление симптомов кожных инфекций: гноя, красных полос на коже, желтых струпьев, повышение температуры тела.
Методы диагностики
Чтобы установить правильный диагноз, врачу зачастую достаточно оценить симптомы и историю течения заболевания, осмотреть ребенка. Дополнительные исследования назначают по отдельным показаниям и когда нужно провести дифференциальную диагностику с другими патологиями. При необходимости дерматолог может направить на консультацию к детскому аллергологу, гастроэнтерологу, эндокринологу, неврологу и другим специалистам. В редких случаях, когда в диагнозе сохраняются сомнения, проводят биопсию кожи и исследуют образец тканей под микроскопом.
Врачи в клинике «Наше Время» назначают только те исследования и анализы, эффективность и целесообразность которых доказаны научно. Наши доктора строго придерживаются принципов доказательной медицины. Назначая ту или иную процедуру, они подробно рассказывают родителям, для чего она нужна, как проводится.
Методы лечения
В первую очередь стараются выявить аллергены и вещества, раздражающие кожу, и исключить контакт ребенка с ними. Если при экземе у новорожденных маленький ребенок постоянно расчесывает кожу, то ему нужно надевать одежду с длинными рукавами, специальные варежки или мешочки на руки. Лекарственная терапия преследует следующие цели:
- затормозить прогрессирование заболевания;
- ускорить исчезновение высыпаний;
- устранить зуд;
- не допускать рецидивов.
В острой стадии применяют антигистаминные (противоаллергические) препараты, которые блокируют рецепторы гистамина – основного медиатора воспаления. При сильном воспалении врач назначает кортикостероиды – гормональные препараты, подавляющие чрезмерную иммунную реакцию и воспаление. Чаще всего их используют местно – в виде лекарственных форм для нанесения на кожу, в редких случаях – системно. Может быть назначена элиминационная диета: из рациона поочередно исключают разные продукты и смотрят, как это влияет на течение заболевания. Применяются различные примочки, охлаждающие гели и мази для уменьшения зуда. При бактериальных повреждениях кожу протирают растворами антисептиков.
Любые лекарственные препараты нужно использовать в соответствии с назначениями врача, с учетом возрастных ограничений и дозировок.
Одно из наиболее распространенных осложнений экземы на руках у ребенка и на других участках тела – присоединение пиогенной (гнойной) инфекции. В таких случаях показана терапия антибиотиками. Но не стоит заниматься самолечением! Если применять антибактериальные препараты неправильно, то такое лечение может оказаться неэффективным и лишь будет способствовать появлению устойчивых бактерий. Дозы, режим приема, длительность курса терапии, – всё это должен определять врач, а пациентам необходимо четко следовать назначениям и не прекращать прием лекарства раньше времени, даже если ребенку стало лучше.
По строгим показаниям с 15-летнего возраста может быть проведена ПУВА-терапия. Во время процедуры на кожу наносят препарат, повышающий чувствительность к ультрафиолетовому излучению, и воздействуют ультрафиолетовыми лучами.

С более раннего возраста можно проводить фототерапию без сенсибилизатора узкоспектральными УФ-лучами B с длиной волны 311 нм. По некоторым данным [14], эти методы лечения могут уменьшить зуд и улучшить общее состояние.
Диета при лечении
Менее чем в 30% случаев экзема возникает на фоне пищевой аллергии и идет с ней рука об руку. Употребление определенных продуктов может спровоцировать очередное обострение. Необходимо выявить такие аллергены и постараться исключить их из рациона ребенка. Чаще всего реакцию вызывают такие продукты, как:
- коровье молоко;
- яйца;
- пшеница;
- соевые продукты;
- арахис;
- рыба и морепродукты;
- орехи.
Профилактика
Как мы разобрались в начале статьи, экзема – мультифакториальное заболевание со сложным механизмом развития, причем далеко не последнюю роль играет генетика. Поэтому специальных мер профилактики, которые могли бы надежно ее предотвратить, не существует. Но риски можно снизить, если с ранних лет приучить ребенка к здоровому образу жизни и правильному уходу за кожей:
- не стоит чрезмерно использовать кремы, шампуни, гели, масла и другие средства по уходу;
- ребенка до шестимесячного возраста нужно кормить только грудным молоком или адаптированными смесями, рекомендованными педиатром;
- кожу малыша нужно беречь от резких колебаний температур, не допускать ее переохлаждения и перегревания.
Если у ребенка появились высыпания на коже, не стоит заниматься самолечением и применять методы народной, альтернативной медицины. Этим можно только навредить. Необходимо сразу обратиться к врачу.
Главное
- Экзема – воспалительное заболевание кожи, которое может протекать в острой и хронической форме.
- Это одно из самых распространенных заболеваний в дерматологии.
- Причины и механизмы развития экземы довольно сложны. Играют роль гены, особенности работы иммунной, нервной, эндокринной системы, инфекции и неблагоприятные воздействия на организм извне.
- Существуют разные формы заболевания. Симптомы у детей чаще всего соответствуют истинной, себорейной или микробной экземе.
- Диагноз устанавливают на основе оценки анамнеза, клинической картины. При необходимости врач назначает лабораторные анализы.
- Лечение проводят препаратами, уменьшающими воспаление: антигистаминными, кортикостероидами. При присоединении инфекции назначают антибиотики. Также применяют местные средства, чтобы снять воспаление и зуд.
- Надежных мер профилактики не существует. Риск развития экземы можно снизить, если приучить ребенка правильно ухаживать за кожей и в целом вести здоровый образ жизни.
2. Экзема - симптомы и способы лечения в EMC. https://www.emcmos.ru/disease/ekzema-simptomy-i-sposoby-lecheniya/
3. Atopic dermatitis (eczema). https://www.mayoclinic.org/diseases-conditions/atopic-dermatitis-eczema/symptoms-causes/syc-20353273/
4. Атопический дерматит (экзема). Thomas M. Ruenger, MD, PhD, Georg-August University of Göttingen, Germany. Медицинский обзор фев. 2021.
5. Медвестник. Экзема как один из самых распространенных дерматозов. 2021. https://medvestnik.ru/content/medarticles/Ekzema-kak-odin-iz-samyh-rasprostranennyh-dermatozov.html
7. KidsHealth. Eczema In Children.
8. Schmitt Pediatric Guidelines LLC. Eczema. https://www.childrenscolorado.org/conditions-and-advice/conditions-and-symptoms/symptoms/eczema/
9. The Royal Children's Hospital General Medicine and Dermatology departments, and Centre for Community Child Health. Eczema. https://www.rch.org.au/kidsinfo/fact_sheets/Eczema/
10. Kids Health. Eczema (Atopic Dermatits). https://kidshealth.org/en/parents/eczema-atopic-dermatitis.html
11. Eczema. Cincinnatichildrens. https://www.cincinnatichildrens.org/health/e/eczema
12. Eczema diet. Foods to eat. https://www.healthline.com/health/skin-disorders/eczema-diet#foods-to-eat