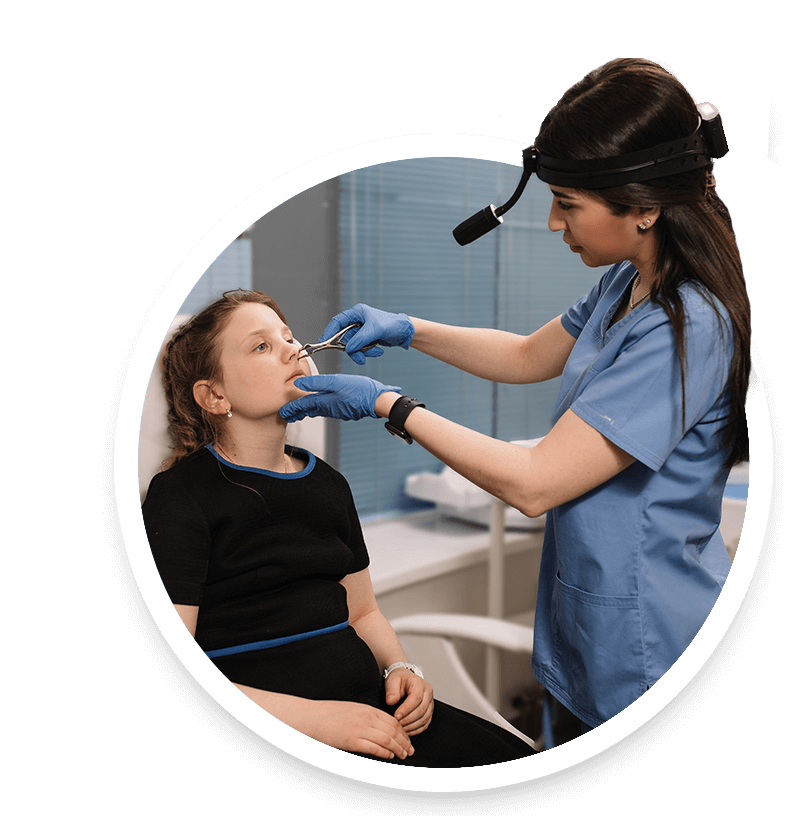
Острый риносинусит (когда воспаляется слизистая носа и пазух – обычно проявление ОРВИ) – одна из наиболее распространенных причин обращения к врачам-педиатрам и терапевтам, ведущим амбулаторный прием.
Сложно точно сказать, насколько это распространенное заболевание, потому что многие пациенты чувствуют себя удовлетворительно, лечатся сами на дому и не обращаются к врачам.
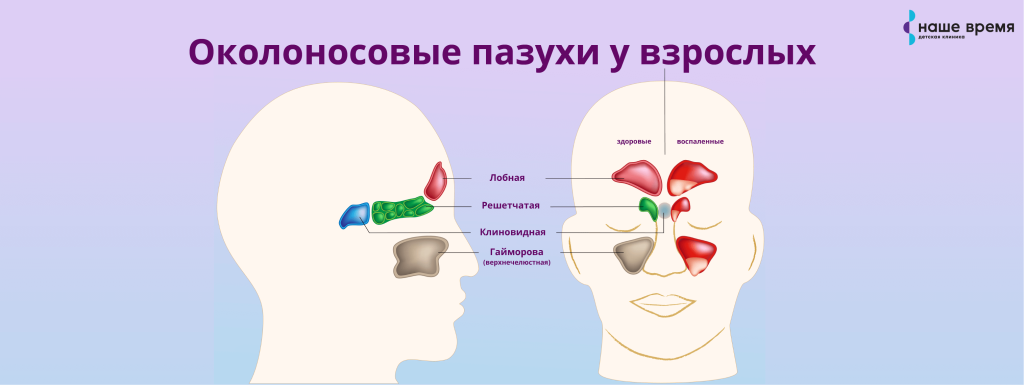
До сих пор многие, в том числе врачи, ошибочно считают, что дети не болеют синуситом, потому что у них придаточные пазухи носа пока еще не развиты и практически отсутствуют. На самом деле это не так:
- верхнечелюстные (гайморовы) и решетчатые пазухи есть уже при рождении
- клиновидные пазухи формируются на протяжении первых двух лет жизни
- лобные пазухи можно увидеть на рентгенограммах к 6–8 годам

Детские пазухи намного меньше, чем у взрослых, и их размер сопоставим с диаметром соустья – сообщения с носовой полостью. Поэтому синусит у детей встречается реже – но всё же встречается.
Причины и патогенез
Чаще всего острые синуситы имеют вирусную природу, то есть по сути являются проявлением ОРВИ. При этом, как правило, встречается их сочетание с вирусным ринитом (инфекцией носовой полости), и в этом случае заболевание называется риносинуситом - ЭТО Предложение лучше убрать.
Возбудителями чаще всего становятся риновирусы, вирусы гриппа A и B, аденовирусы, коронавирусы, респираторно-синцитиальные вирусы, вирусы парагриппа, энтеровирусы. Всё это типичные возбудители инфекций верхних дыхательных путей.
Острый бактериальный синусит чаще всего является осложнением вирусной инфекции – когда к возбудителю, вызвавшему заболевание изначально, присоединяются патогенные или условно-патогенные бактерии.
Если синусит протекает не более 10 дней, и в течение этого времени симптомы постепенно исчезают, скорее всего, заболевание имело вирусную природу. Если же ребенок болеет более 10 дней, и в течение этого времени ему не становится лучше, либо симптомы усиливаются, то, вероятно, присоединилась бактериальная инфекция. Но не стоит полагаться на этот критерий – точный диагноз сможет установить только врач.
Развитию заболевания способствуют некоторые факторы:
- аллергия
- травмы лица
- доброкачественные и злокачественные новообразования верхних дыхательных путей
- различные гранулематозные и воспалительные заболевания
- болезни зубов – в данном случае развивается так называемый одонтогенный синусит
- неблагоприятная экологическая обстановка
- анатомические особенности носовой полости и придаточных пазух, нарушающие вентиляцию околоносовых пазух и затрудняющие отток содержимого синусов
Встречаются изолированные формы синусита – когда воспаление возникло только в одной придаточной пазухе. В таких случаях заложенности носа и выделений зачастую нет. У многих пациентов заболевание протекает бессимптомно. В половине случаев единственным симптомом становятся головные боли.
Специфической разновидностью изолированного синусита у детей является хронический верхнечелюстной ателектаз (синдром молчащего синуса). При этом заболевании одна из верхнечелюстных пазух недоразвита. Она не вентилируется нормально, из-за этого в ней возникает отрицательное давление, костная ткань постепенно разрушается, и пазуха спадается. В результате чего глазница опускается, лицо становится асимметричным.
Отдельно выделяют одонтогенные синуситы. Они развиваются в верхнечелюстной пазухе, и их причинами могут стать:
- инфекционно-воспалительные процессы в зубах и челюстях
- пломбировочный материал, корни зубов после осложненного удаления и другие инородные тела в пазухе
Классификация
В зависимости от длительности и характера течения, выделяют четыре формы заболевания:
- Острый синусит – симптомы сохраняются не более 4-х недель
- Подострый – от 4 до 12 недель
- Хронический синусит у ребенка – более 12 недель
- Рецидивирующий острый – 4 и более эпизодов заболевания в течение года
В зависимости от причины, выделяют вирусные и бактериальные синуситы. Чаще встречаются острые вирусные, до 2% из них переходят в острые бактериальные. В настоящее время в России прослеживается тенденция к росту заболеваемости острыми бактериальными синуситами. Одновременно растет число пациентов с хроническими риносинуситами. Возможно, это связано с не совсем правильным лечением острых форм заболевания.
В воспалительный процесс может вовлекаться как одна, несколько пазух, так и все околоносовые пазухи.
Симптомы
При остром синусите симптомы возникают внезапно. Обычно присутствуют как минимум два проявления, одно из которых – заложенность и/или выделения из носа. Другие возможные симптомы синусита у ребенка:
- снижение или исчезновение обоняния
- боли в лице
- головная боль – детей до 5 лет обычно не беспокоит
- кашель
- лихорадка
Эти признаки соответствуют клинической картине ОРВИ. Отличить острый синусит у ребенка вирусного происхождения от бактериального помогает только оценка течения и тяжести заболевания.
При хроническом синусите дольше 12 дней обычно держатся такие симптомы, как выделения из носа зеленого или желтого цвета, боль и чувство давления в области лица, заложенность носа. Кроме того, у детей нередко увеличиваются лимфатические узлы на шее, возникает упорный кашель, особенно по ночам.
Хронический синусит у детей, в отличие от взрослых, часто сочетается с аденоидами. Воспаленная аденоидная ткань становится хроническим очагом инфекции, которая затем проникает в пазухи. Однако в научных исследованиях не было выявлено достоверной связи между размером миндалин и течением хронического синусита. Симптомы хронического аденоидита и хронического синусита сильно похожи, поэтому установить правильный диагноз после осмотра очень сложно, нужно делать снимки.
Когда обращаться к врачу?
При любых симптомах простуды у ребенка лучше сразу обратиться к врачу. Чаще всего ничего серьезного – заболевание проходит самостоятельно. Но контроль не помешает. Если же заболевание протекает длительно, состояние ребенка не улучшается – визит к доктору обязателен.
Возможные осложнения
Серьезные осложнения синуситов у детей встречаются редко – менее чем в 3% случаев. Они связаны с распространением инфекции и делятся на две большие группы:
- Орбитальные – когда возбудители попадают в глазницу. Это может быть воспаление клетчатки внутри глазницы, абсцесс (полость с гноем), поднадкостничные флегмоны и абсцессы, сдавление глазного яблока и его мышц.
- Внутричерепные – встречаются реже и более серьезные. Синуситы способны приводить к менингиту, нагноениям и абсцессам в полости черепа, остеомиелиту лобной кости (опухоль Потта), тромбозу кавернозного синуса.
Методы диагностики
Как свидетельствуют данные доказательной медицины, в 90% случаев врач может и должен диагностировать заболевание после осмотра, без рентгенографии и компьютерной томографии. Проводят переднюю риноскопию (осмотр носовой полости с помощью специального инструмента), отоскопию (осмотр наружного слухового прохода), эндоскопию носовой полости.
Рентгенография не поможет разобраться, чем вызвана острая форма заболевания – бактериями или вирусами. Специфических для причины синусита изменений на снимках не бывает. Показания к применению рентгенографии и КТ у детей при синуситах возникают только в некоторых случаях:
- если есть симптомы, указывающие на то, что инфекция распространилась за пределы носовой полости и околоносовых пазух
- если в полости носа не обнаружены изменения во время осмотра, но есть признаки локального (поражающего только одну пазуху) синусита
На практике соблюдать эти рекомендации получается не всегда. Если врач не может после осмотра окончательно разобраться в ситуации и понять, нужно ли назначать антибактериальные препараты, то лучше провести рентгенографию, КТ или КЛКТ (конусно-лучевую компьютерную томографию). В последнее время более предпочтительными считаются КТ и КЛКТ, так как они более информативны. КЛКТ считается основным методом скрининговой диагностики. Она дает максимум информации о состоянии околоносовых пазух, проста в выполнении, проводится быстро, и во время нее организм ребенка получает меньшую лучевую нагрузку.
Методы лечения
В соответствии с рекомендациями EPOS 2020 (Европейский согласительный документ по риносинуситу и назальным полипам), фактически единственным методом лечения острого бактериального синусита является терапия антибиотиками.
Клинические рекомендации Минздрава РФ предлагают куда более внушительный список методов лечения синусита у детей. В него входят и так любимые отечественными ЛОР-врачами (особенно представителями «старой школы») методы дренирования:
- Метод неинвазивной аспирации (удаления) слизи и гноя из пазух был предложен еще более ста лет назад. Многие пациенты знают эту процедуру под названием «промывание методом кукушка». Современные исследования показывают, что эта процедура не приносит эффекта, но ее до сих пор проводят, причем, зачастую неправильно.
- Ямик-катетер разработали в 1980 году отечественные специалисты В.С. Козлов и Г.И. Марков. Суть процедуры в том, что врач создает управляемое давление в полости носа и придаточных пазухах. За счет этого можно вывести слизь и гной, ввести в пазухи диагностические, лекарственные препараты. Исследований, которые могли бы достоверно подтвердить эффективность ямик-катетера, никто так и не опубликовал.
- Пункция верхнечелюстной (гайморовой) пазухи была предложена еще раньше, в 1887 году. В стенке пазухи через нижний носовой ход делают прокол, удаляют гнойное содержимое и вводят лекарство. Очевидные недостатки этого метода – инвазивность, болезненность и стресс для пациента. На Западе такой способ лечения не применяют, его используют только чтобы выявить болезнетворные бактерии в пазухах, обычно у пациентов в отделениях интенсивной терапии. Пункция помогает быстрее избавиться от боли в лице и других симптомов, но на исход острого синусита не влияет.
Хирургическое лечение при остром синусите проводят по показаниям: при неэффективности консервативных методов лечения и проникновении инфекции в глазницу, полость черепа.
В общих чертах рекомендации по лечению острых бактериальных синуситов выглядят следующим образом:
- В течение 7 дней стоит просто подождать. У 80% пациентов заболевание проходит в течение двух недель без антибиотиков.
- Если показана антибиотикотерапия, то чаще всего применяют амоксициллин в сочетании с клавулановой кислотой.
- Если дыхание через нос сильно затруднено, то можно использовать сосудосуживающие капли и спреи, но не дольше 3–5 дней. В остальных случаях они не дают никаких преимуществ и не нужны.
- Антигистаминные («противоаллергические») препараты не нужны, если у ребенка нет аллергического ринита.
В лечении хронических синуситов эффективна функциональная эндоскопическая синусохирургия. Такие операции проводятся с помощью специального оборудования, они малоинвазивные и щадящие. Цель хирургического лечения – обеспечить свободный доступ для лекарственных препаратов в околоносовые пазухи и улучшить отток их содержимого. За счет этого:
- Заболевание протекает легче, реже происходят обострения
- Быстро восстанавливается нормальное движение потока воздуха в носовой полости ребенка
- Восстанавливается носовое дыхание, обоняние и другие важные функции носа
Операцию, в соответствии с рекомендациями EPOS 2020, стоит выполнять только после того, как в течение некоторого времени проводили консервативную терапию, и она оказалась неэффективна. Если у ребенка есть аденоиды, то обязательно выполняется санация носоглотки (аденоиды удаляются).
Эндоскопическая синусотомия – единственный эффективный метод лечения изолированного хронического синусита, хронического верхнечелюстного ателектаза и хронического одонтогенного верхнечелюстного синусита.
При синдроме молчащего синуса операция помогает восстановить вентиляцию пазухи, в результате чего она самостоятельно увеличивается в объеме, а кости лицевого черепа продолжают нормально расти и развиваться.
Прогноз
Прогноз чаще всего благоприятный. В 98% случаев вирусные синуситы проходят самостоятельно. В 40% случаев при острых бактериальных синуситах выздоровление также происходит без антибактериальной терапии. Если же требуются антибиотики, то после начала их приема (если корректно подобраны препараты) обычно быстро наступает улучшение. Симптомы хронического синусита исчезают или значительно уменьшаются после хирургического лечения.
Если лечение, когда оно требуется, не начато своевременно или проводится неадекватно, то это способствует переходу острого заболевания в хроническую форму, рецидивированию, развитию осложнений.
Профилактика
Основные меры профилактики синусита сводятся к предотвращению заражения респираторными инфекциями. Это избегание общественных мест во время сезонных эпидемий, тщательное мытье рук, ограничение контактов с людьми, у которых есть симптомы ОРВИ. Конечно же, полностью защититься невозможно, несколько простуд у ребенка в течение года – это нормально. Важно не запускать заболевание, своевременно обращаться к хорошему педиатру, соблюдать его рекомендации.

Зимой, когда батареи отопления сушат воздух, рекомендуется использовать увлажнитель. Это предотвратит раздражение слизистой оболочки носа и придаточных пазух сухим воздухом.
Если у ребенка есть факторы, способствующие развитию синусита, их нужно устранить – например, удалить аденоиды, своевременно лечить больные зубы и пр.
Резюмируя вышесказанное, можно отметить:
- Околоносовые пазухи у детей есть и воспаление в них возможно
- Чаще всего заболевание вызывают вирусы, реже бактерии, еще реже – другие причины
- Симптомы синусита сильно напоминают проявления ОРВИ. При острой форме заболевания они держатся до 4 недель, при хронической – более 12 недель
- В большинстве случаев врач может диагностировать синусит после осмотра. При подозрении на заболевание нужно посетить ЛОР-врача
- Вирусные синуситы лечатся как обычная простуда. При бактериальных применяют антибиотики, но в ряде случаев заболевание проходит и без них
- Методы дренирования не имеют доказанной эффективности
- При хроническом синусите и некоторых специфических формах показано хирургическое лечение – эндоскопическая синусотомия
- Прогноз обычно благоприятный. Серьезные осложнения синуситов у детей встречаются менее чем в 3% случаев
Источники:
- Карпова Е.П., Усеня Л.И. Местная антибактериальная терапия острых синуситов у детей // Вопросы современной педиатрии, 2010
- Гаммель И.В., Аношкина Е.В., Кононова С.В. Фармакоэкономическая оценка антибиотикотерапии синусита у детей в стационарных условиях // Медицинский альманах, 2015
- Пальчуна В.П. Оториноларингология. Национальное руководство // ГЭОТАР-Медиа, 2008
- Крюков А.И., Сединкин А.А. Лечебно-диагностическая тактика при остром бактериальном синусите // Российская оториноларингология, 2005
- Лопатин А.С., Гамов В.П. Острый и хронический риносинусит: этиология, патогенез, клиника, диагностика и принципы лечения // МИА, 2011