Педиатр Рогова Ольга Александровна расскажет о пользе и вреде ингаляций для детей.
Лечебные ингаляции, или ингаляционная терапия – это введение лекарственных веществ в дыхательные пути. Суть в том, что лекарство сразу попадает туда, куда надо, прицельно оказывает свое действие и практически не вызывает системных побочных эффектов. Иногда системные эффекты, наоборот, играют ведущую роль, например, при ингаляционном наркозе. Но такие варианты мы в этой статье рассматривать не будем, это отдельная история.
Словосочетание «ингаляции у детей» чаще всего можно услышать в двух группах родителей. Первая – это те, чьи дети страдают бронхиальной астмой и вынуждены регулярно пользоваться ингаляторами. Вторые – те, кто лечат детские простуды по «бабушкиным рецептам»: паровыми ингаляциями над кастрюлей с горячей водой, свежесваренной картошкой, в бане с эфирными маслами. В то время как в первом случае ингаляционная терапия объективно нужна и прописана в клинических протоколах, во втором случае это бесполезная и даже опасная процедура.
Итак, для начала отделим доказательную медицину от альтернативной.
Виды ингаляционной терапии
В общем понимании ингаляции в медицине – это вдыхание определенных веществ. Сразу стоит разделить данное понятие на два принципиально различающихся пункта:
- Вдыхание веществ в верхние дыхательные пути: нос и его придаточные пазухи, ротовую полость, глотку. В качестве примера можно привести пластыри и другие средства с эфирными маслами для облегчения дыхания при насморке.
- Вдыхание лекарства в нижние дыхательные пути и легкие. Такие ингаляции для детей проводят с помощью небулайзеров и ингаляторов. О них еще поговорим подробно ниже.
Теперь сразу определимся, что обычно НЕ относят к ингаляционной терапии:
- Вдыхание каких-то веществ, которые находятся в воздухе. Например, когда в бане на каменку брызгают эфирными маслами, ставят в комнате диффузор, зажигают аромапалочки, аромасвечи и пр.
- «Естественные ингаляции», когда человек гуляет в сосновом лесу, в горах.
- Увлажнители воздуха. Да, они помогают облегчить дыхание при различных заболеваниях, особенно если в помещении сухой воздух. Но это скорее не ингаляции, а просто регуляция микроклимата.
- Спреи для носа и горла. Их обычно не называют ингаляциями, потому что человек ничего не вдыхает. Слизистые оболочки просто орошают раствором препарата.
А теперь поговорим о настоящей ингаляционной терапии.
Небулайзеры и ингаляторы
Принцип действия ингаляторов и небулайзеров в том, что они превращают лекарственный препарат в аэрозоль – «туман», который затем вдыхает пациент.
Небулайзеры бывают настольными (работают от электрической сети) и портативными (на батарейках). Некоторые модели по размерам примерно как колода игральных карт, и их можно везде носить с собой. В зависимости от того, как именно небулайзеры превращают раствор лекарства в «туман», выделяют три их разновидности:
- Jet–небулайзеры, они же пневматические, они же компрессорные. Используют для генерации аэрозоля струю сжатого воздуха.
- Ультразвуковые небулайзеры распыляют лекарство с помощью ультразвуковых волн. При этом частицы в составе аэрозоля получаются более крупными.
- Сетчатые небулайзеры пропускают раствор препарата через очень мелкую сетку и тем самым «дробят» его. Эти модели обеспечивают самые мелкие размеры аэрозольных частиц и стоят дороже, чем компрессионные и ультразвуковые.
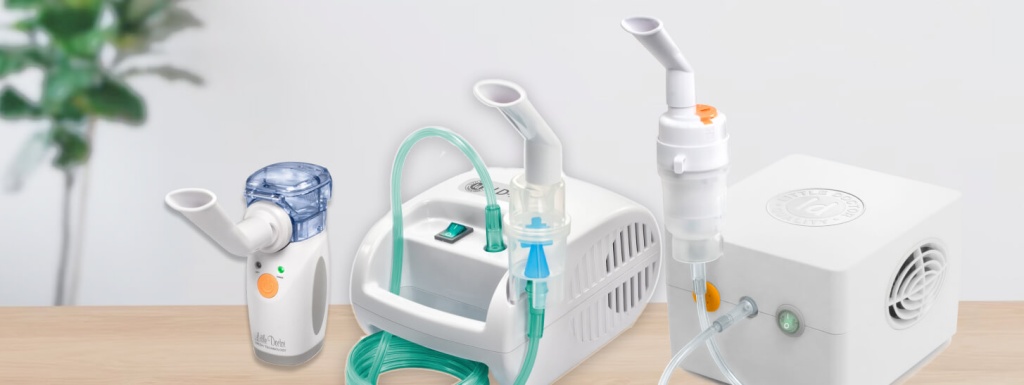
В целом небулайзер состоит из мотора, устройства генерирующего аэрозоль, чашечки для лекарственного раствора, трубки и маски или мундштука для вдыхания смеси. Чтобы сделать ребенку ингаляцию, нужно налить в чашечку раствор и включить устройство. Обычно процедура занимает 5–10 минут. Сам пациент не должен ничего делать: ему нужно всего лишь дышать, как обычно, через маску или мундштук. Это удобно для маленьких детей.
Строго говоря, небулайзеры – это один из типов ингаляторов. Существуют и другие типы:
- Дозированные аэрозольные ингаляторы устроены по типу спреев для горла. Устройство представляет собой баллончик, в котором находится раствор лекарственного препарата под давлением. На него надевается мундштук. Во время вдоха или при нажатии на мундштук доза лекарства поступает в дыхательные пути.
- Порошковые ингаляторы содержат «сухой» лекарственный препарат в виде порошка. Этот порошок поступает в дыхательные пути, когда пациент обхватывает губами мундштук и делает глубокий вдох. Выделяют две разновидности устройств:
- мультидозовые – содержат определенное количество доз;
- однодозовые – перед каждым использованием в устройство нужно вставлять капсулу с лекарственным препаратом.
- Ингаляторы «мягкого тумана», как и небулайзеры, создают «туман» из частиц лекарственного раствора.
- Умные ингаляторы (смарт-ингаляторы) оборудованы дисплеями, на которых выводят количество ингаляций, сделанных за день, время суток, качество воздуха. Первое такое устройство было одобрено в США Департаментом по контролю качества лекарственных препаратов и пищевых продуктов (FDA) в 2019 году.
|
Тип ингалятора |
Плюсы | Минусы |
| Дозированные аэрозольные |
|
|
|
Порошковые |
|
|
|
Ингаляторы мягкого тумана |
|
Высокая стоимость по сравнению с другими устройствами. |
Использование дозированных аэрозольных ингаляторов требует определенных навыков. Одновременно с нажатием на мундштук пациент должен сделать вдох. Четко координировать эти действия не всегда получается даже у взрослых людей, не говоря уже о маленьких детях. Если использовать устройство неправильно, то много препарата попадает в рот, а не в легкие. Для решения этой проблемы существуют специальные устройства – спейсеры. Спейсер представляет собой резервуар, который одним концом соединяют с ингалятором, а другой с мундштуком. Во время нажатия аэрозоль поступает в него, а потом ребенок его вдыхает. За счет этого не нужно делать вдох строго в определенный момент – достаточно просто дышать, как обычно.
Польза и вред
Если выполнять процедуры по назначению врача и правильно делать ингаляцию ребенку, то это принесет пользу. Если же заниматься самолечением и использовать методики, которые не признает «официальная» медицина, то это в лучшем случае будет бесполезно, а в худшем принесет вред.
С помощью небулайзеров и ингаляторов в дыхательные пути можно вводить такие препараты, как:
- муколитики – средства для разжижения и лучшего отхаркивания мокроты;
- бронхолитики – лекарства, которые расширяют просвет бронхов;
- гормональные препараты (кортикостероиды), подавляющие воспалительные реакции;
- антибиотики для борьбы с бактериальными инфекциями;
- физиологический раствор для увлажнения дыхательных путей.
Основное показание к ингаляционной терапии – это, конечно же, бронхиальная астма. Также ингаляторы применяют при хронических бронхитах, синуситах, муковисцидозе. У взрослых распространенным показанием являются хронические обструктивные болезни легких (ХОБЛ). Ингаляции с физраствором в последние годы стали популярны при ОРВИ: они помогают уменьшить раздражение дыхательных путей, улучшить отток слизи. Это, конечно же, не означает, что при любой простуде нужно немедленно доставать небулайзер. Не стоит заниматься самолечением. Любые препараты, в том числе для ингаляционной терапии, должен назначать врач. Например, можно записаться на прием к педиатру в клинике «Наше время»: наши доктора строго следуют принципам доказательной медицины и назначают только методы лечения с научно подтвержденной эффективностью.
Теперь о паровых ингаляциях
Заметьте: в этой статье мы еще ни разу не упомянули о паре. Он не используется в ингаляторах и небулайзерах. «Паровая терапия» – исключительно домашний метод лечения. Во время простуды некоторые родители заставляют детей дышать над кастрюлями с кипятком, в котором растворена сода, отварами разных трав и пр., над только что сваренным картофелем. Подобные процедуры преследуют две цели:
- Считается, что прогревание дыхательных путей поможет уничтожить вирусы, облегчить состояние больного и ускорить выздоровление.
- Пар должен уменьшить вязкость мокроты, облегчить ее отхождение и улучшить проходимость дыхательных путей.
Паровые ингаляции до сих пор рекомендуют многие врачи. Среди приверженцев этого метода лечения немало не только отечественных педиатров, но и их зарубежных коллег. Например, исследование, проведенное в Великобритании и опубликованное в 2016 году, показало, что 17 из 21 опрошенного врача общей практики рекомендовали своим пациентам паровые ингаляции, и 8 из 19 врачей общей практики рекомендовали эти процедуры детям в возрасте до 5 лет [8].
Что же говорит о паровых ингаляциях наука?
В научной литературе, опубликованной на данный момент, нет данных, которые подтверждали бы пользу таких процедур. Еще в 1994 году были опубликованы данные рандомизированного плацебо-контролируемого исследования. Во время него участников, заразившихся ОРВИ, поделили на две группы. В одной проводили паровые ингаляции при температуре 42–44° C, а во второй применяли плацебо – ингаляции при температуре 22° C. Затем у всех определяли титры вирусов в смывах из носа. Результаты в экспериментальной и контрольной группах не различались. Авторы пришли к выводу о том, что вдыхание пара не влияет на выделение вирусов [7].
В том же году было проведено еще одно похожее исследование, только во время него оценивали не выделение вирусов, а влияние паровых ингаляций на симптомы. И снова не было обнаружено никакого эффекта [6].
Наконец, в качестве наиболее авторитетного источника можно привести кокрановский обзор от 2017 года, авторы которого рассмотрели результаты шести испытаний в пяти публикациях с участием 387 человек. Выводы получились следующими:
Имеющиеся данные не указывают ни на пользу, ни на вред от использования нагретого увлажненного воздуха…для лечения насморка. Необходимо больше двойных слепых рандомизированных исследований, включающих стандартизированные методы лечения [9].
Только три исследования в обзоре продемонстрировали некоторую пользу паровых ингаляций при простуде.

Если какой-либо метод лечения бесполезен, но безопасен – это еще полбеды. Паровые ингаляции при простуде не безопасны, и это тоже подтверждается публикациями в научной литературе. Врачи регулярно рассказывают о случаях, когда к ним приводят детей с ожогами после таких процедур. Иногда такие ожоги требуют хирургического вмешательства или даже лечения в отделении интенсивной терапии. Чаще всего обжигаются маленькие дети, когда ведут себя беспокойно и переворачивают кастрюлю с кипятком. В большинстве случаев страдают ноги, область паха.
Таким образом, применение ингаляций для детей с помощью пара не только не помогает бороться с простудой – это опасная процедура. И авторитет врача, рекомендующего «подышать над кастрюлей», не должен вводить родителей в заблуждение. Паровые ингаляции при температуре у детей особенно не рекомендуются, потому что они могут только усилить лихорадку.
Можно ли делать ингаляцию с эфирными маслами?
Отдельно стоит поговорить об ингаляциях с эфирными маслами. В настоящее время это весьма распространенная практика. Пихтовое, эвкалиптовое, можжевеловое, мятное, гвоздичное масла часто добавляют в ингаляторы, используют при паровых процедурах. И это небезопасно.
Если в организм попадает много эфирного масла (в первую очередь это касается проглатывания, но актуально и для ингаляций), то оно способно вызывать токсические эффекты. Например, всего 2–3 мл эвкалиптового, гвоздичного или мятного масла могут вызвать у ребенка седативный эффект, сонливость. При дозировке более 5 мл возможна кома. Чем младше ребенок, тем выше риски. Также некоторые эфирные масла представляют опасность для беременных женщин.
Если сильно увлекаться ингаляциями с эфирными маслами, они могут вызвать воспаление в легких – химический (масляный) пневмонит. Его симптомы в острой форме:
- чувство нехватки воздуха;
- кашель;
- затруднение дыхания;
- хрипящее, булькающее дыхание;
- чувство жжения, дискомфорта в груди.
Хроническая форма проявляется в виде длительного кашля, нарастающей со временем одышки (возникает при легких физических нагрузках), учащенного дыхания.
Пациенты с таким диагнозом нередко нуждаются в лечении гормональными препаратами (кортикостероидами), кислородотерапии.
Наиболее опасные осложнения химического пневмонита – дыхательная недостаточность и смерть. Поэтому делать паровые ингаляции при кашле ребенку с эфирными маслами крайне не рекомендуется, такого не посоветует ни один адекватный врач.
О фурацилине, мирамистине и прочем
Изобретательность сторонников альтернативной медицины не знает границ. Для ингаляций иногда используют препараты, совершенно для этого не предназначенные, например, фурацилин, мирамистин и пр. Не стоит ставить такие эксперименты над собой и тем более над ребенком. Средства для местного применения нужны, чтобы орошать, полоскать, смазывать, промывать. Но никак не вдыхать.
Даже если нигде не указано, что от ингаляций того или иного препарата может быть вред – скорее всего, это пока просто никто не исследовал. Как и пользу. Так зачем практиковать сомнительные и потенциально небезопасные процедуры, если есть методы лечения с доказанной эффективностью?
С какого возраста можно проводить детям ингаляционную терапию?
Итак, как мы разобрались выше, детские ингаляции проводятся строго по показаниям с помощью ингаляторов и небулайзеров, и только по назначению врача. Проводить их можно с самого раннего возраста, но важно правильно подобрать тип устройства. Например, как мы отмечали выше, маленькому ребенку сложно пользоваться дозированным аэрозольным ингалятором, потому что нужно одновременно нажимать на мундштук и делать вдох. Стоит рассмотреть использование спейсера или устройства другой конструкции.
Потенциальная опасность паровых ингаляций тем выше, чем младше ребенок. Беспокойное поведение малыша чревато тем, что он перевернет емкость с горячей жидкостью и получит ожог.
Противопоказания
Противопоказаний к ингаляциям через ингаляторы и небулайзеры как таковых нет. Но для каждого препарата есть свой список. Например, беродуал, который часто используют при бронхиальной астме и ХОБЛ, противопоказан при таких состояниях, как:
- тахиаритмия;
- гипертрофическая обструктивная кардиомиопатия;
- повышенная чувствительность к компонентам препарата.
А также с осторожностью следует применять этот препарат при артериальной гипертензии, закрытоугольной глаукоме, недавно перенесенном инфаркте, сахарном диабете, при котором плохо контролируется уровень сахара в крови, тяжелых органических поражениях сердца, феохромоцитоме, гипертиреозе, муковисцидозе, обструкции мочевыводящих путей, ишемической болезни сердца, у беременных и кормящих женщин.
Все противопоказания можно прочитать в инструкциях к препаратам. Но это не повод заниматься самолечением. Нужно показать ребенка врачу: он оценит состояние, установит точный диагноз, учтет все противопоказания, сопутствующие заболевания и подберет оптимальную схему терапии.
Как сделать ингаляцию в домашних условиях?
Чтобы препарат эффективно сработал, он должен полностью попасть в дыхательные пути. А для этого ингаляторы и небулайзеры нужно правильно использовать. Если же их применяют неправильно, то, в частности, при бронхиальной астме это грозит недостаточным контролем над симптомами заболевания, частыми обострениями. В итоге пациент вынужден чаще обращаться за неотложной помощью, ему чаще требуются госпитализации. Врачу приходится подбирать новые препараты и использовать всё более «тяжелую артиллерию». За счет этого повышается риск развития побочных эффектов. В свою очередь, пациент (когда речь идет о детях, – родители) перестает доверять назначениям доктора и препаратам, снижается приверженность лечению.
Некоторые исследования показывают, что:
- только 8–22% детей с бронхиальной астмой используют ингаляторы правильно;
- 25% пациентов вообще не получают инструкций по применению ингаляторов;
- только в 10% случаев врачи своими глазами во время приема проверяют, насколько правильно пациенты используют ингаляторы.
Поэтому важно научиться пользоваться устройством правильно и научить этому ребенка. Необходимо внимательно прочитать инструкцию, расспросить врача, попросить, чтобы он всё показал и проконтролировал. В некоторых современных клиниках действуют школы здоровья для больных с бронхиальной астмой – там тоже проводят обучение.

Главное
- Ингаляционная терапия – это процедуры, во время которых пациент вдыхает препарат, и лекарство поступает непосредственно в дыхательные пути.
- В рамках доказательной медицины ингаляции проводятся только с применением специальных устройств – ингаляторов и небулайзеров. Из препаратов чаще всего используются муколитики, бронходилятаторы, гормональные средства (кортикостероиды), антибиотики.
- Паровые ингаляции не обладают доказанной эффективностью при простудных заболеваниях.
- При этом паровые ингаляции у детей небезопасны: они способны приводить к ожогам.
- Ингаляции с эфирными маслами опасны: если их часто проводить, то это грозит химическим (масляным) пневмонитом – воспалением в легких. В самых тяжелых случаях оно способно привести к дыхательной недостаточности и гибели.
- Не стоит самостоятельно проводить ингаляции с препаратами, которые для этого не предназначены.
- Существуют разные модели ингаляторов. Важно подобрать такую, которая подходит для ребенка, и которой он мог бы правильно пользоваться, в соответствии с его возрастом.
- Правильное использование ингалятора очень важно. В противном случае лекарство не будет полностью попадать в дыхательные пути и не сможет эффективно работать.
- Аромалампы и аромасвечи, диффузоры, прогулки в лесу и в горах – это не ингаляционная терапия.
Источники:
- Elana Pearl Ben-Joseph, MD. What Are Nebulizers and Inhalers? // KidsHealth, 08/2017
- Anna Volerman, Kristin Kan, Delesha Carpenter, Valerie G. Strategies for Improving Inhalation Technique in Children: A Narrative Review // National Library of Medicine U.S., Published online 2021 Mar 29
- Angela Mary Fonceca PhD, William Graham Fox Ditcham PhD, Mark L. Everard MD, Sunalene Devadason PhD. 16 - Drug Administration by Inhalation in Children // Kendig's Disorders of the Respiratory Tract in Children (Ninth Edition), 2019, Pages 257-271.e3
- Steve Ford, Call to stop steam inhalation for children with colds // Nursibg Times, 26 FEBRUARY, 2016
- Gregory J. Forstall, MD; Michael L. Macknin, MD; Belinda R. Yen-Lieberman. Article: Effect of Inhaling Heated Vapor on Symptoms of the Common Cold // JAMA. 1994;271(14):1109-1111.
- J. Owen Hendley, MD; Robert D. Abbott, PhD; Patsy P. Beasley. Article: Effect of Inhalation of Hot Humidified Air on Experimental Rhinovirus Infection // JAMA. 1994;271(14):1112-1113.
- MA Akhavani and RHJ Baker. Steam inhalation treatment for children.// British Journal of General Practice 2005; 55 (516): 557.
- Meenu Singh, Manvi Singh, Nishant Jaiswal, Anil Chauhan. Heated, humidified air for the common cold // National Library of Medicine U.S., Cochrane Database Syst Rev, 2017 Aug 29;8(8):CD001728.
- Jens Markus Borghardt, Charlotte Kloft, Ashish Sharma. Inhaled Therapy in Respiratory Disease: The Complex Interplay of Pulmonary Kinetic Processes // Canadian Respiratory Journal, Volume 2018 | Article ID 2732017
- Basics of Inhalation Therapy // CF Psio
- Сопелка (Sopelka) инструкция по применению // Описание препарата в Справочнике Лекарственных Средств Видаль
- Dan Brennan. Medical Review: Nebulizer // WebMD Editorial Contributors, March 15, 2022
- Inhalers and Nebulizers // John Hopkins Medicine, Maryland
- Кнауэр Надежда. Статья: Как пользоваться ингаляторами чтобы они помогали? // Ресурс “МедПортал”
- Статья: Спейсер Philips // Официальный сайт Philips Россия
- Indications for inhalation // pari.com
- Are essential oils safe? // Queensland Government, 20 August 2019
- Article: 3 Common and Dangerous Essential Oil Mistakes // American College of Healthcare Sciences, August 15, 2017
- Chemical pneumonitis // A.D.A.M., Inc. is accredited by URAC, for Health Content Provider
- Беродуал® (Berodual®) инструкция по применению // Описание препарата в Справочнике Лекарственных Средств Видаль