Аллергические реакции возникают, когда иммунная система неправильно, агрессивно реагирует на определенные вещества, не представляющие опасности для организма.
Виды аллергии
Рассмотрим основные виды аллергии у детей.
Пищевая аллергия
Согласно данным Союза педиатров России и данным Центров по контролю и профилактике заболеваний США (CDC), распространенность верифицированной пищевой аллергии у детей составляет 6–8% (1 из 13–15), у подростков – 2–4%, у взрослых – 2%. То есть можно сказать, что это преимущественно заболевание младшего возраста.
Как следует из названия, пищевая аллергия – это аллергические реакции, возникающие после употребления в пищу определенных продуктов. Но не всякая нежелательная реакция на пищу – аллергия. Выделяют такое понятие, как «побочные реакции на пищевые продукты», и они бывают двух типов:
- Неиммунологические – пищевая непереносимость. Это дозозависимый процесс, то есть от количества вещества будет зависеть наличие и выраженность реакции организма. Она встречается чаще всего и может быть связана с недостаточностью определенных пищеварительных ферментов (самый распространенный пример – лактазная недостаточность, когда нарушено переваривание «молочного сахара» лактозы), токсическим действием некоторых веществ в продуктах питания и их микробным загрязнением.
- Иммунологические – пищевая аллергия. Этот процесс, напротив, не зависит от количества аллергена: как при маленькой дозе антигена , так и при большой возникнет аллергическая реакция. Эти реакции связаны с неправильной реакцией иммунной системы и опосредуются через антитела – иммуноглобулины E (IgE).
Какие пищевые аллергены встречаются чаще всего? У 1,5% маленьких детей отмечается аллергия на белки молока. Причем у 15% из них эти аллергические реакции сохраняются на втором десятилетии жизни, а у 30% есть аллергия на другие продукты. Аллергия на яйца встречается у 1,3% детей, на арахис – у 0,5%. Среди других распространенных пищевых аллергенов соя, белки злаков, рыба и морепродукты, различные биологически активные добавки.
Аллергический ринит
По результатам Международного исследования бронхиальной астмы и аллергии в детском возрасте (International Study of Asthma and Allergy in Childhood, ISAAC), симптомы аллергического ринита встречаются у 8,5% детей в возрасте 6–7 лет и у 14,6% - в возрасте 13–14 лет. Основной признак патологии – заложенность и водянистые выделения из носа. В качестве аллергенов чаще всего выступают:
- пыльца ветроопыляемых растений
- клещи, обитающие в домашней пыли
- белки, содержащиеся на коже и в перхоти кошек, собак, лошадей, других животных
- плесневые грибки
- экскременты тараканов и другие компоненты пыли
Сезонная аллергия у ребенка на пыльцу зачастую выявляется довольно просто: родители замечают, что симптомы появляются в одно и то же время в течение года, когда начинают цвести определенные растения. А если аллерген действует постоянно, то аллергический ринит нередко принимают за частые простуды, и разобраться в диагнозе удается далеко не сразу.
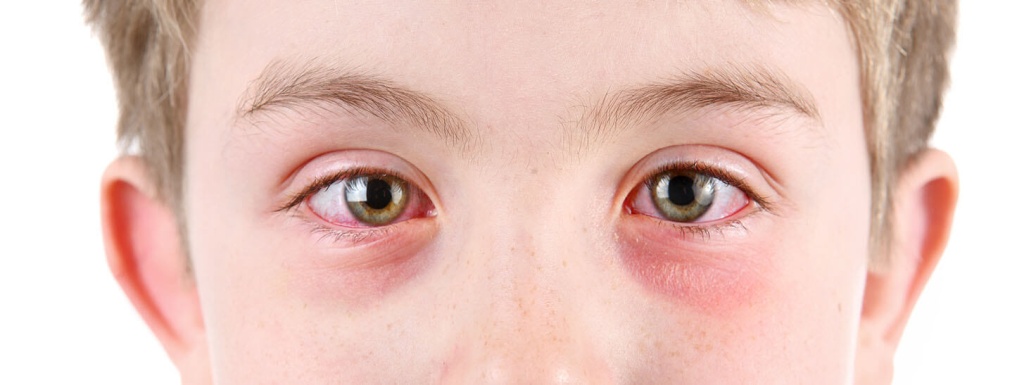
Аллергический конъюнктивит
Этим термином обозначают аллергические реакции, затрагивающие конъюнктиву глаз. Обычно они сочетаются с ринитом – в таком случае употребляют термин «риноконъюнктивит».
Аллергия на укусы насекомых
Некоторые насекомые во время укуса впрыскивают под кожу яд. Организм реагирует на чужеродные вещества, развивается воспаление. Но если у ребенка аллергия на эти соединения, то реакция может быть намного более тяжелой. Обычно аллергическая реакция не возникает после первого укуса. Она развивается на второй–третий раз. Чаще всего встречается аллергия на укусы пчел, ос, шершней, огненных муравьев.
Контактная аллергия
Контактная аллергия развивается при контакте кожи с определенными химическими веществами. Чаще всего это различные косметические, моющие средства, пестициды. Типичное проявление – крапивница.
Лекарственная аллергия
Лекарственная аллергия возникает после приема определенных медикаментозных препаратов. Ее могут вызывать любые лекарства. Например, такие реакции часто встречаются на антибиотики.
Атопический дерматит
Атопический дерматит – не в чистом виде аллергия. Его относят к мультифакториальным заболеваниям, то есть таким, которые развиваются под действием многих факторов. Не последнюю роль играют нарушения в работе иммунной системы. Атопический дерматит развивается у 10% детей, обычно в раннем младенческом возрасте.
Симптомы
Проявления аллергии бывают разными. Основные возможные симптомы:
- заложенность и водянистые выделения из носа
- чихание
- волдыри
- красные пятна, сыпь на коже
- зуд, жжение кожи
- ощущение зуда и покалывания во рту
- тошнота, рвота
- диарея
- отек лица, языка, губ
- кашель, свистящее, хрипящее дыхание
- удушье из-за отека гортани
- головокружение, предобморочное состояние, обморок
- покраснение и зуд глаз, слезотечение
Обычно эти симптомы возникают спустя короткое время – минуты – после контакта с аллергеном. Иногда связь проявляется четко, например, ребенок что-то съел, его укусило насекомое, и почти сразу появились проявления аллергической реакции. А иногда установить, чем обусловлены симптомы, сложно. То, что показалось аллергией на первый взгляд, может оказаться чем-то совсем другим. Точную диагностику сможет провести врач – иммунолог-аллерголог.
Сильная аллергия может проявляться в виде таких форм, как:
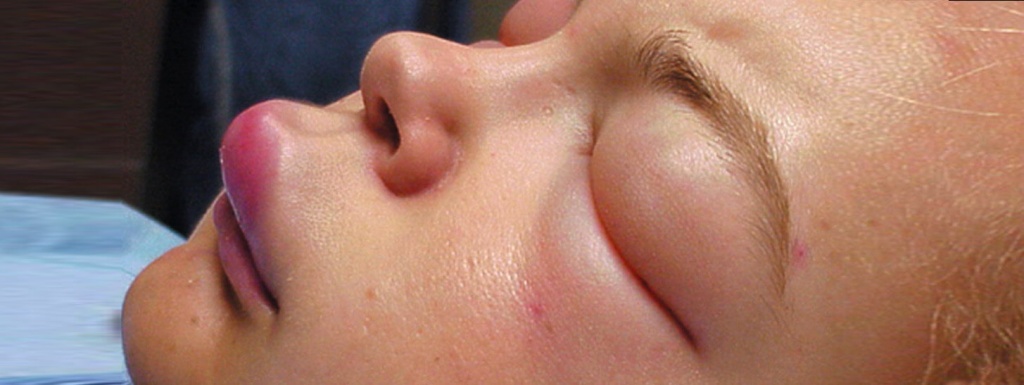
- Ангионевротический отёк – представляет собой остро развивающийся отек тканей. Он наиболее выражен там, где хорошо развита рыхлая подкожная клетчатка: в области губ, щек, век, слизистой оболочки рта, языка, мошонки у мальчиков. Наиболее опасен отек гортани: он проявляется в виде потери голоса, затрудненного, хрипящего дыхания. Такой больной может погибнуть от удушья. Иногда, при поражении кишечника, появляются симптомы кишечной непроходимости.
- Анафилаксия – наиболее тяжелая разновидность аллергии. Во время нее падает артериальное давление, нарушается кровообращение, дыхание. Если не оказать экстренную помощь, это грозит гибелью больного. Анафилаксия встречается очень редко, чаще всего аллергические реакции протекают в более легких формах.
Острые аллергические реакции
При сильной острой аллергической реакции необходимо сразу вызывать «скорую помощь». Пока не прибыли врачи, можно принять некоторые меры:
- Не паникуйте и постарайтесь успокоить ребенка
- Как можно быстрее прекратите контакт ребенка с аллергеном. Промойте кожу и слизистые оболочки водой
- Не давайте ребенку пить и есть
- Дайте активированный уголь
- Если ребенка укусило насекомое – извлеките жало и приложите холод к месту укуса
- При первых признаках анафилаксии уложите ребенка на спину и поднимите его ноги – это поможет усилить приток крови к голове
- Если ребенок без сознания или его рвет, уложите его на бок, чтобы предотвратить попадание рвотных масс в дыхательные пути
При легких аллергических реакциях можно дать антигистаминный препарат (с учетом возрастных дозировок!), но всё равно нужно обратиться за медицинской помощью.
Причины
Причины аллергии у детей до конца не изучены. У аллергиков активнее вырабатываются иммуноглобулины (антитела) класса E. Они и запускают иммунную реакцию. Но почему это происходит у некоторых людей – пока до конца не понятно.
Известно, что большую роль играют генетика и наследственность. Так, аллергические заболевания развиваются у 30–50% детей, если аллергией страдает один из родителей, у 60–80% - если страдают оба родителя, и только у 12% детей, в семье которых не было этих патологий.
Имеют значение нарушения в созревании иммунитета у ребенка на самых ранних этапах жизни. В свою очередь, на это могут влиять воздействия сильных аллергенов в младенчестве (в том числе загрязнения окружающей среды), раннее прекращение грудного вскармливания, частые инфекции, применение антибиотиков (они уничтожают микрофлору, участвующую в созревании иммунитета) и другие факторы.
В 1989 году ученые выдвинули гигиеническую гипотезу, когда заметили, что члены больших семей чаще страдают инфекциями, но реже – аллергическими реакциями. Появилось предположение, что развитию аллергии способствуют «стерильные» условия. Согласно гигиенической теории, чтобы «тренироваться» и работать правильно, иммунной системе нужно постоянно контактировать с разными бактериями и вирусами, антигенами. Впоследствии на эту тему было проведено множество исследований, но их результаты оказались противоречивыми. Окончательной ясности по этому вопросу пока нет.
Непосредственной же причиной аллергической реакции становится контакт предрасположенного организма с аллергеном. Как мы упомянули, аллергены могут проникать в организм разными путями, и в зависимости от этого их делят на три основные группы:
- пероральные – путем проглатывания
- респираторные – через дыхательные пути
- контактные – при соприкосновении с кожей
Когда необходимо обращаться к врачу?
Любые признаки аллергии у ребенка должны стать поводом для обращения к врачу. Обычно сначала родители посещают педиатра, а уже он направляет на прием к иммунологу-аллергологу. Необходимо выявить, на какие аллергены реагирует иммунная система, и назначить антигистаминные препараты, чтобы предотвратить эпизоды аллергических реакций в будущем.
При тяжелых проявлениях аллергии нужно немедленно вызывать «скорую помощь»:
- отек слизистой оболочки ротовой полости, языка
- нарушение глотания, речи
- затрудненное, свистящее, хрипящее дыхание
- боль в животе, тошнота, рвота, диарея
- головокружение, потеря сознания
Методы диагностики
Диагностировать аллергию у ребенка можно, когда у него есть симптомы, и специальные тесты показали повышенную чувствительность к соответствующему аллергену. Эти два условия должны соблюдаться одновременно.
Основных методов диагностики аллергических состояний два:
- Кожная проба – скарификационный тест. Во время него врач наносит на кожу небольшое количество аллергена в виде раствора и делает царапины. Затем за ребенком наблюдают в течение 15 минут. О наличии аллергии говорит появление волдыря и покраснения – их измеряют линейкой. При этом на коже можно почувствовать неприятные ощущения, жжение, зуд. Симптомы проходят в течение 30 минут или нескольких часов. Часто во время одной процедуры проверяют чувствительность сразу к нескольким аллергенам. Противопоказаниями к кожным пробам являются анафилактические реакции в анамнезе, аллергия в стадии обострения, дерматографическая крапивница и возраст ребенка младше 6 месяцев.

- Анализы крови на иммуноглобулины класса E к различным аллергенам. При этом их общий уровень измерять нет смысла, потому что в крови циркулирует огромное множество их разновидностей, и каждая направлена против своего антигена. Измеряют только уровни специфических IgE, направленных против определенного вещества.
Этих тестов достаточно, чтобы диагностировать аллергию, выявить аллерген и дать родителям ребенка правильные рекомендации, назначить эффективное лечение. При пищевой аллергии может быть назначена элиминационная диета, когда определенную пищу исключают из рациона, или, напротив, включение в рацион определенных продуктов. При этом наблюдают, как изменились симптомы. Другие исследования могут быть назначены по показаниям, например, когда есть сомнения в диагнозе, и аллергию нужно отличить от других заболеваний.
Методы лечения
Наиболее эффективный метод борьбы с аллергией – исключение контактов с аллергенами. Рекомендации зависят от вида аллергена. Например, при реакциях на определенные продукты питания их нужно просто убрать из рациона. Держать под контролем аллергию на компоненты домашней пыли помогают частые влажные уборки. При сезонной аллергии на пыльцу существует целый список рекомендаций во время цветения «проблемных» растений:
- частые влажные уборки
- не стоит выходить на улицу во время высокой концентрации пыльцы в воздухе
- переодевание и умывание сразу после прогулок
- закрывать окна в ветренную и сухую погоду
- не гулять там, где цветут растения-аллергены
- если есть возможность – переехать в регион, где таких растений нет
К сожалению, исключить контакт с аллергеном на 100% возможно не всегда. Чтобы устранить симптомы аллергической реакции, используют антигистаминные препараты. Они не влияют на работу иммунной системы, но блокируют действие основного медиатора воспаления – гистамина. У аллергиков-взрослых и детей применяют препараты последнего поколения – у них меньше побочных эффектов, и они не обладают седативным действием. По показаниям врач может назначить и другие лекарства, например, глюкокортикоиды, ингибиторы лейкотриенов и пр.
В некоторых случаях может быть проведена так называемая антиген-специфическая иммунотерапия (АСИТ) – ее еще часто называют «прививкой от аллергии». На данный момент это единственный метод лечения, позволяющий справиться с аллергией и добиться стойкого эффекта. Его разрешается применять с пятилетнего возраста.
Суть АСИТ в том, что в организм пациента вводят возрастающие дозы аллергена – иммунную систему как бы «приучают» на него правильно реагировать. Лечение продолжается от 3 до 5 лет и состоит из двух фаз:
-
Основная. Аллерген начинают вводить с минимальной дозы и постепенно доводят ее до максимально переносимой.
-
Поддерживающая. В это время применяют максимально переносимые дозировки аллергенов.
Если ребенок страдает сезонной аллергией, то у него проводят предсезонные АСИТ. Аллерген начинают вводить за 3–4 месяца до того, как начнут цвести соответствующие растения. К началу цветения достигают максимально переносимых доз. После этого лечение прерывают и возобновляют в следующем году. Круглогодичную АСИТ обычно проводят при бытовой аллергии, например, на компоненты пыли. После достижения максимально переносимой дозы ее продолжают периодически вводить в течение всего года.
АСИТ – эффективный и безопасный метод лечения при условии, что врач предварительно тщательно оценил состояние ребенка и провел необходимое обследование.
Возможные осложнения
Если не лечить аллергию, она может приводить к осложнениям. Некоторые из них:
- головные боли из-за того, что постоянно заложен нос
- частые респираторные инфекции, хронический синусит
- неправильное развитие зубных дуг и нарушение прикуса – при аллергическом рините
- повышенная утомляемость и снижение успеваемости в школе
- кожные инфекции из-за частых расчесов
- развитие тяжелых аллергических реакций: анафилаксии, отека Квинке
Прогноз
Прогноз при пищевой аллергии зависит от типа аллергена. В большинстве случаев аллергия у новорожденных на молоко, яйца и сою со временем исчезает. Реакции на арахис, лесные орехи, рыбу и морепродукты нередко сохраняются.
При аллергическом рините обычно удается держать симптомы под контролем, соблюдая рекомендации врача и принимая назначенные препараты. Состояние зачастую помогает значительно улучшить АСИТ, но ее результат может стать заметным только спустя годы.
Что делать, если ребенок аллергик?
Не следует игнорировать симптомы и пускать заболевание на самотек. Ребенка обязательно должен осмотреть врач. Он разберется, вызваны ли проявления аллергией или другим заболеванием, даст рекомендации, назначит лечение.
Главное
- Аллергические реакции у детей встречаются довольно часто, и в настоящее время их распространенность растет.
- Аллергия может проявляться в разных формах, и по симптомам ее не всегда получается сразу распознать.
- Причины заболевания до конца не известны.
- Если у ребенка появились симптомы, напоминающие аллергию (даже легкие), его нужно показать врачу.
- Наиболее тяжелые проявления аллергии – отек Квинке и анафилаксия. Они встречаются редко, но представляют угрозу для жизни и требуют экстренной медицинской помощи.
- Для диагностики аллергии применяют кожные пробы и анализы крови на IgE. Другие исследования проводят по показаниям.
- Основные методы лечения аллергии: исключение контактов с аллергеном, антигистаминные (и другие – по показаниям) препараты, в некоторых случаях – антиген-специфическая иммунотерапия (АСИТ).
- Если ребенок соблюдает рекомендации врача и получает правильное лечение, прогноз обычно благоприятный – заболевание удается держать под контролем. В противном случае возможны некоторые осложнения.
Источники:
- Баранов А.А., Намазова-Баранова Л.С., Хаитов Р.М., Ильина Н.И., Курбачева О.М., Новик Г.А., Петровский Ф.И., Макарова С.Г., Вишнева Е.А., Селимзянова Л.Р., Алексеева А.А., Сновская М.А. Пищевая аллергия // Союз педиатров России, 2018
- Закирова Б.И., Азимова К.Т., Ибрагимова М.Ф., Жураева Б.Г., Давурова Л., Мамаризаев И.К. Пищевая аллергия у детей // Достижения науки и образования, 2021
- Намазова-Баранова Л.С., Сновская М.А., Митюшин И.Л., Кожевникова О.В., Батырова А.С. Особенности диагностики аллергии у детей // Вестник Российской академии медицинских наук, 2017
- Ландышев Ю. С. Учебное пособие по клинической аллергологии // Благовещенский государственный медицинский институт, 2015.
- Подшивалова В. А. Боремся с аллергией // Советский спорт, 2014
- Ситкевич А. Е. Профилактика и лечение аллергических заболеваний кожи // Галаксиас, 2015



